消化器内科

よくある症状

消化器内科は食道・胃・十二指腸・大腸などの消化管から肝臓・胆嚢・膵臓など、幅広い臓器を専門的に診る診療科です。特に消化管は食べ物の消化・吸収、体内にある老廃物を便として体外に排出する役割があります。“お腹の不調・便の異常”がある場合は気軽にご相談ください。
問診や診察を行い、必要に応じてレントゲン、腹部超音波など用いて診断を行います。
必要に応じ、胃カメラ検査、大腸カメラ検査、CT検査等が必要と判断すれば、提携している医療機関にご紹介させて頂きます。
胃腸炎などの急性の疾患もあれば、胃がん・大腸がんなど後回しにすることで命に関わる重大な疾患も存在しています。少しでも症状が診られる際は我慢せず、お早めにご相談ください。
- 食道・胃・十二指腸の症状
-
胸焼け、吐き気、胃の痛み、胃もたれ、食欲不振
- 大腸の症状
-
便秘、下痢、血便、便が細い、腹部膨満感、腹痛
- 肝臓・胆嚢・十二指腸の症状
-
皮膚や眼が黄色くなった、みぞおち・背中の痛み
- その他症状
-
全身倦怠感、体重減少など
- 健診異常、がん検診異常
-
便潜血反応陽性、バリウム異常所見、肝障害など
食道
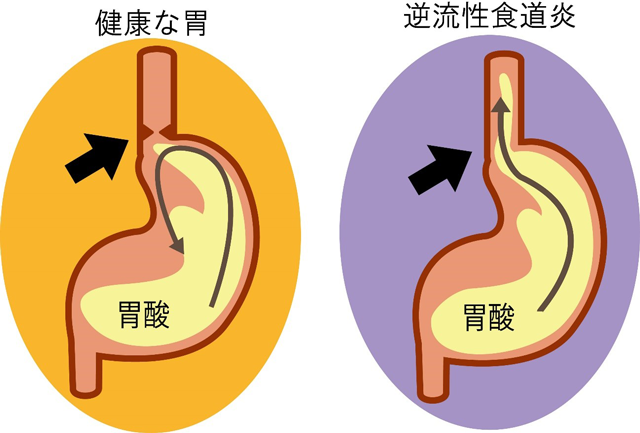
- 逆流性食道炎
-
胃酸が胃の内容物と共に食道中に逆流することを胃食道逆流症といい、胃酸が逆流を繰り返すことで食道の粘膜に炎症が生じたものを逆流性食道炎といいます。胸焼けや腹痛、吐き気・嘔吐、口が苦い感じ、長期間続く咳、喉の違和感などの症状を生じます。当院では症状に応じ、生活習慣の指導(脂っこいものを食べない、食べた後は2時間以上横にならない等)を行うとともに胃酸を抑える薬にて加療を行います。
- 食道裂孔ヘルニア
-
胸腔(肺や心臓のある部位)と腹腔(胃腸や肝臓などがある部位)を隔てる膜状の筋肉を横隔膜といい、横隔膜には食道が通るための食道裂孔という穴が空いています。食道裂孔は介して本来腹腔内にあるはずの胃の一部が胸腔内へ持ち上がってしまう状態を食道裂孔ヘルニアといいます。生まれつき起こしやすい方もいますが、加齢や生活習慣なども原因となります。胃酸が逆流しやすくなるため、逆流性食道炎の原因となります。
- 食道がん
-
食道がんは飲酒や喫煙がリスク因子となり、早期では無症状ですが、進行すると飲み込むときにしみる感じやつかえる感じが生じます。また食道と喉(咽頭~喉頭)は同じ扁平上皮で出来ているため、食道がんと咽頭・喉頭がんは重複しているリスクがあるため注意が必要です。早期に診断することで内視鏡治療を含めた低侵襲な治療が選択可能となるため、飲酒や喫煙をされる方やバレット食道を指摘された方は定期的に胃カメラ検査を受けることをお勧めします。
胃・十二指腸
- 急性胃炎
-
胃の粘膜に急性の炎症が起こることで腹痛や吐き気、胃部不快感などの症状を生じます。アルコールやコーヒーの過剰摂取、ストレス、ピロリ菌感染、魚や寄生虫などのアレルギー、鎮痛薬・ステロイド・抗菌薬などの薬剤が原因となります。
- ヘリコバクターピロリ感染症・
萎縮性胃炎・胃潰瘍・
十二指腸潰瘍・胃がん -
ピロリ菌とは多くは幼少期に口から入り、胃の粘膜にすみつく細菌です。萎縮性胃炎を引き起こし、胃潰瘍や十二指腸潰瘍、胃がんの原因となるのがピロリ菌感染です。
内視鏡施行し、萎縮性胃炎と診断された後3か月以内ならばピロリ除菌加療が保険適応となります。ピロリ菌を除菌することで胃潰瘍・十二指腸潰瘍の予防にもなり、胃がんのリスクを下げる(未除菌の1/3程度)ことが出来ます。
また早期胃がんであれば、お腹を切らずに内視鏡で切除できることもございますので、定期的に胃カメラ検査を受けることをお勧めいたします。ピロリ除菌についてご質問がございましたらご相談ください。
- 胃ポリープ
-
バリウム検査でも指摘されますが、具体的なポリープの種類を診断するためには胃カメラ検査が必要となります。胃底腺ポリープはピロリ菌に感染していない粘膜に出来るポリープで、悪性化することは稀なため治療は不要です。過形成性ポリープはピロリ菌に感染した粘膜に出来るポリープでまずはピロリ菌除菌をお勧めしております。1年ごとに胃カメラ検査で経過観察をする必要があります。
- 胃アニサキス症
-
アニサキスはサバやイカなどの魚介類に寄生する寄生虫です。これらの魚介類を生で食べた後に激しい腹痛や嘔吐を生じます。疑われた場合は早急内視鏡検査及び、アニサキスの除去(内視鏡でつまんで除去する)をお勧めいたします。
大腸
- 大腸ポリープ
-
大腸ポリープは腫瘍性と非腫瘍性(大腸がんになるポリープかどうか)に大きく分けられます。大腸ポリープの全てが大腸がんに繋がる訳ではありませんが、大腸ポリープが腫瘍性か非腫瘍性であるのかを診断する為に大腸カメラ検査を行う必要があります。また1cm程度までの大腸ポリープは検査時に日帰り手術を行うことも可能です。定期的に大腸カメラ検査を行うことでポリープの早期発見が可能となり、より低侵襲な治療が選択可能となります。
当院では大腸がん検診を行い、陽性であった場合等は大腸内視鏡検査をお勧めし、近隣の医療機関にご紹介させて頂きます。
- 大腸がん
-
大腸がんは自覚症状を感じることが難しく、気づかないうちに症状が進行します。症状が出てから診断に至った場合には、既に進行しており内視鏡治療などの低侵襲な治療が選択出来ないことが多くなります。近年は食生活の変化もあり、大腸がんによる死亡者数は増加傾向にあります。早期大腸がん発見するために大腸がん検診としての便潜血検査(便に血が混ざっているかどうか)をお勧めしております。
- 便秘症
-
便秘症は一般的には3~4日以上排便がなく、お腹に異常をきたす状態をいい、日本人の20%弱の人が便秘と言われております。まずは症状や便潜血検査等から大腸がんが隠れていないかを調べます。またおなかの手術をしている方、甲状腺機能低下症の方、パーキンソン病の方、糖尿病の方、精神疾患で薬を飲んでいる方は便秘になりやすいです。治療方針としては、ストレスの回避や生活習慣の改善を行い、排便症状に応じた治療薬を選択します。
- 過敏性腸症候群
-
明確な原因はまだ不明ですが、ストレスなど心理的要因が関連していると考えられています。大腸カメラや腹部CTなどの画像検査では異常はみられず、腸管の知覚過敏や腸管蠕動運動の異常が原因となり、腹痛、下痢、便秘などの症状を認めます。
- 潰瘍性大腸炎
-
潰瘍性大腸炎は、直腸から口側に向かって粘膜の炎症を起こす疾患です。炎症は連続性(病変がつながっている)であり、大腸に限局するのが特徴です。腹痛、下痢、血便などがみられます。腸管壁の深くまで炎症が進行すると、大量出血、狭窄<腸が狭くなる>、穿孔<腸に穴が開く>などの腸管合併症が生じることがあります。また炎症を繰り返した大腸の粘膜に大腸がんが出来ることがあります。大腸カメラ検査を行うことで診断します。

肝臓
- 肝障害
-
B型肝炎やC型肝炎などのウィルス性肝炎、薬剤性肝障害、自己免疫性肝炎、アルコール性肝障害、脂肪肝などが原因となります。B型肝炎やC型肝炎ウィルスの持続感染や脂肪肝などで慢性的に炎症が続いた場合、肝細胞がん発生リスクが高くなります。最近では脂肪肝に伴う肝障害が増加しており、腹部エコー等で精査を行い、食事・運動療法を行ってまいります。
- 肝硬変
-
肝硬変の状態になると肝臓が変形してしまい、肝機能も元通りには戻らなくなっていきます。肝硬変はさらに進行すると肝不全となり、また食道・胃静脈瘤による吐血、肝細胞がんの出現、腹水貯留による腹部膨満や足の浮腫、肝性脳症による意識障害などの合併症を来すこともあるため、生活指導を含めた定期的な管理及び、定期的な腹部エコー検査・上部消化管内視鏡検査が必要となります。
胆嚢
- 胆石
(胆のう結石症) -
一般的に胆石と呼ばれているのは、胆のう内に結石が出来る胆のう結石症のことです。健診などで偶発的に見つかることも多く、症状がない場合には経過観察されることが多いです。腹部超音波検査や腹部CT検査で診断を行います。
- 胆のうポリープ
-
胆のう内に出来るポリープであり、健康診断などで偶発的に見つかることが多い病変です。多くは良性ポリープですが、増大傾向にあるものや、10mm以上ある病変などでは腫瘍性病変である可能性があるため、精査が必要です。
膵臓
- 急性膵炎
-
大量のアルコール摂取や胆石が膵管の出口を塞ぐことで膵臓に炎症が起こり、上腹部や背部に激しい痛み、嘔吐をきたします。絶食・点滴治療等が必要なこともあるため、近隣の病院にご紹介させて頂きます。
- 膵臓がん
-
90%以上は膵管に出来る膵管がんであり、他には神経内分泌腫瘍や膵管内乳糖粘液性腫瘍などがあります。腹部エコー等で膵臓がんが疑われた場合、近隣の病院にご紹介させて頂きます。