循環器内科

循環器内科とは

循環器内科では、狭心症・心筋梗塞、弁膜症、心不全、不整脈などの心臓の病気や、動脈瘤(りゅう)などの大動脈疾患、頸動脈や下肢動脈硬化など血管の病気の診療を行います。
胸が痛い、息切れ、動悸がする、めまいや立ちくらみ、むくみがひどい、などの症状でお困りの場合は、早期の診断が大切ですので、まずはご相談ください。循環器疾患のリスクとなる生活習慣病(高血圧、脂質異常症、糖尿病など)にも対応しております。高血圧や動脈硬化のリスクが高い方では、血液検査、心電図検査、心エコー検査、頸動脈エコー検査などにより、動脈硬化のリスクと進行の程度を把握し、その予防に努めます。
また重症例に対しては、外来での造影CT検査などを連携病院にて行います。当院では他院でペースメーカーやバイパス・弁膜症及びカテーテル手術をされた患者さんのその後の経過観察もさせて頂きます。気になることがございましたら気軽にご相談ください。
当院で診察した結果、より詳しい検査や高度な治療が必要な場合は、必要に応じ総合病院や大学病院等の高次医療機関へご紹介させて頂きます。
心臓の構造
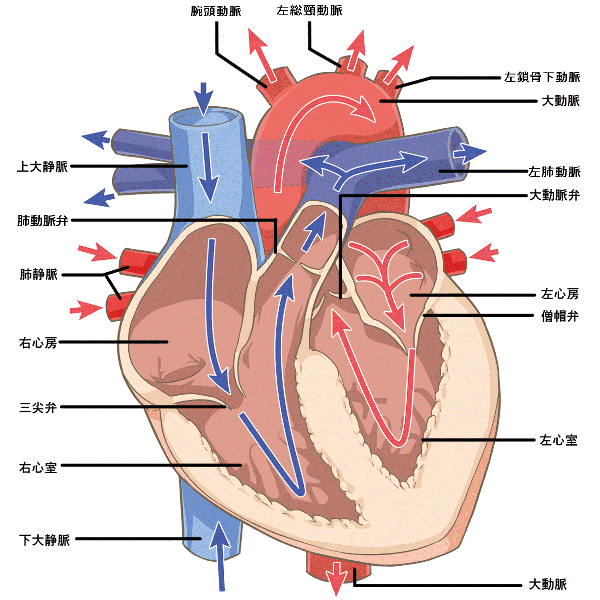

こんな症状はご相談ください
- 胸が痛い、胸を締めつけられる感じがする、胸の圧迫感がある
- 階段や坂道を上がると胸が苦しくなる、以前より息切れがひどくなった
- 夜中から明け方に胸が苦しくて目覚める
- 夜、横になって寝ると息苦しい
- ドキドキ動悸がする、脈が速い、脈が乱れたり、飛んだりする、脈が遅い
- ふらふらとめまいをしやすい、気を失った(失神)ことがある
- 血圧が高い、薬を服用してもなかなか下がらない
- 足のむくみが気になる
- 下肢冷感・しびれ
- 歩行中の下肢痛(ふくらはぎの痛み)
- 健診の心電図で異常を指摘され、心臓の雑音を指摘された
- 高血圧や糖尿病、コレステロールが高くて動脈硬化が心配
- 家族や親戚に心臓病の方がいて、自分も心配 など
狭心症
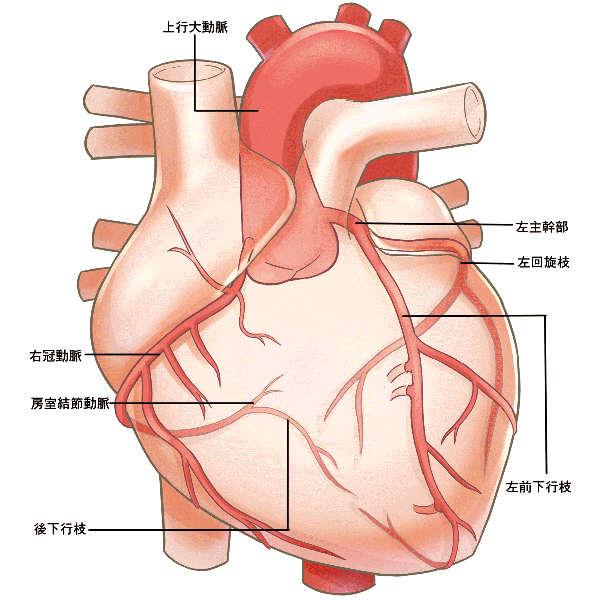
心臓の表面を冠状に取り囲むように3本の動脈が走行しており、この動脈を冠動脈と言います。冠動脈は心臓へ酸素やエネルギー源を供給しており非常に大事な血管です。
動脈硬化などが原因で冠動脈の血流が十分でなくなると、心臓が酸素不足となり、痛み、圧迫感、絞扼(こうやく)感(しめつけられる感じ)などの胸部症状が現れます。ちょうど心臓の筋肉の筋肉痛のような状態です。このとき、心筋の細胞は失神した状態にあります。これが狭心症の発作です。
最初のうちは、心臓がたくさんの酸素を必要とする運動時だけに症状が出ることが多く(労作性狭心症)、筋肉痛のように休むと治まることが多いのですが、病気が進行すると安静時にも症状が現れるようになります。
また、狭心症の中には、冠動脈に動脈硬化がなくても、冠動脈自体が痙攣・収縮(攣縮=れんしゅく)し血流が悪くなり、狭心症のような症状が出る場合があります。このような状態を「冠攣縮性狭心症」といいます。これは血管の中は動脈硬化によって細くなっていないことが多いので、血流の低下(発作)は運動時・安静時に関係なく起こります。特に朝方の発作が多く、「朝方胸が痛くて目が覚めた」という患者さんが多くいらっしゃいます。
胸部症状を自覚するときには、早めに検査を受けることが大切です。
心筋梗塞
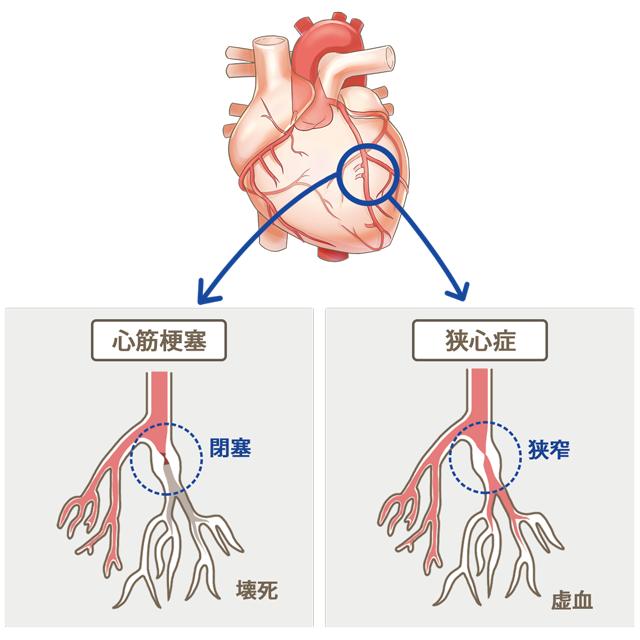
動脈硬化で冠動脈の内腔が狭くなったところに、急に血液の小さな塊(血栓)が詰まって血管を塞いでしまうと、酸素が供給されなくなった心筋がダメージを受ける心筋梗塞が発症します。
梗塞とは細胞が"窒息死"した状態のことを言うので、心筋細胞が窒息死することを心筋梗塞といいます。緊急の対応が必要となりますので、急性心筋梗塞(心筋梗塞を起こして数日以内)を発症していると判断した場合は、即座に高次医療機関に救急搬送等の対応をさせて頂きます。
弁膜症
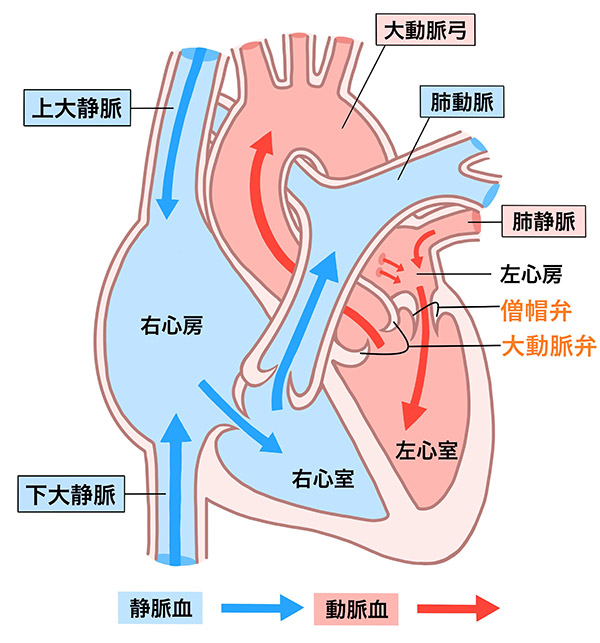
心臓に雑音を聴取され精査で発見されることや、検診などの心エコーで発見されることがあります。
心臓に負担がかかるため、心不全状態となった場合は労作時の呼吸苦、かぜ様症状、下肢のむくみ、全身倦怠感などの症状が出現します。
また時に失神発作などで発見されます。診断や重症度の評価は主に心エコーで行います。治療は、軽症~中等症までは、薬物治療(利尿剤、強心剤)が中心となります。
しかし、病状が進んでくると、徐々に心臓の筋肉(心不全や不整脈)や腎臓、肝臓の機能など全身の臓器を障害して進行し、お薬ではコントロールできなくなり、手術が必要となります。その際は心臓血管外科を標榜している適切な医療機関にご紹介させて頂きます。
代表的な弁膜症としては、僧帽弁(左心房から左心室に送り出す時に、開閉するドアのようなもの)と大動脈弁(心臓から全身に血液を送り出す時に、開閉するドアのようなもの)の二つの重要な弁の異常が挙げられます。
僧帽弁が開かない①僧帽弁狭窄症、僧帽弁が閉まらない②僧帽弁閉鎖不全症、大動脈弁が開かない③大動脈弁狭窄症、大動脈弁が閉まらない④大動脈弁閉鎖不全症が挙げられます。
①僧帽弁狭窄症
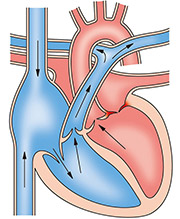
僧帽弁が開きにくくなる状態をさします。
原因としてはA群連鎖球菌による感染(リウマチ熱)が一番多くその他にも、動脈硬化によるもの、生まれつきのものがあります。
心音異常や頻脈などある方は心エコー検査にて精査をお勧めいたします。
②僧帽弁閉鎖不全症
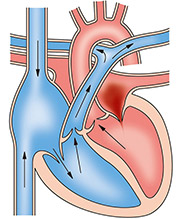
僧帽弁がうまく閉じないため血流が逆流してしまう病気です。
リウマチ熱によるもの、生まれつきによるもの、免疫疾患によるもの、加齢による石灰化の他、心筋梗塞や心房細動、感染性心内膜炎、外傷といった病気に続発することもあります。 急に出現した場合(急性僧帽弁閉鎖不全症)は、血圧が低下しショック状態となるため、緊急の対応が必要なこともあります。
また慢性僧帽弁閉鎖不全症は当初は無症状でありますが、徐々に進行し、心不全状態となったり左房に負担がかかることで心房細動を引き起こしたりします。
③大動脈弁狭窄症
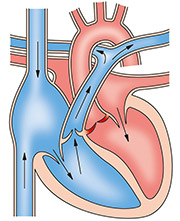
大動脈弁がなんらかの理由で開きにくくなる状態をさします。
原因としては動脈硬化によるもの、生まれつきのもの、免疫反応によるものがあります。
大動脈弁狭窄になってもしばらく症状は出現しません。しかし悪化すると息切れ・浮腫み・動悸・倦怠感・呼吸苦といった心不全徴候や、失神・胸痛・突然死といった症状が出現します。
④大動脈弁閉鎖不全症
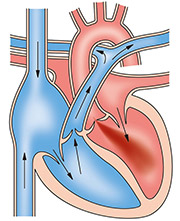
大動脈弁がうまく閉じないため、大動脈から心臓に血流が逆流してしまう病気です。
原因としては大動脈の拡大が原因のものや、弁構造が壊れてしまうものがあります。弁構造が壊れてしまう原因には感染症(リウマチ熱や心臓の中の細菌によるもの)、生まれつきによるもの、加齢・動脈硬化によるもの等が挙げられます。
また急に出現した大動脈弁閉鎖不全症は致命的な疾患がその原因となることから、緊急の対応が必要になります。慢性的な大動脈弁閉鎖不全症は大多数が無症状で経過します。しかし心臓に負担がかかる状態がながくなり、心臓が耐え切れずに心臓の機能が低下したときに初めて息切れなどの症状が出ることが多いです。
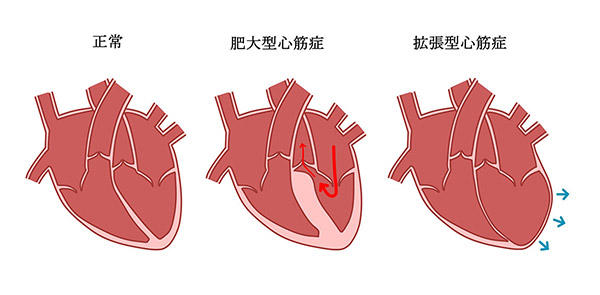
心筋症
心筋症とは、特定心筋症といって他の病気の影響で心臓の筋肉が障害を受けるものと特発性心筋症といって原因が心臓の筋肉自体にあるものがあります。特定心筋症を例を挙げると高血圧症等が原因となり心筋が肥大したり、心筋梗塞等で心臓の筋肉が薄くなったり動きが悪くなる心筋症があります。
特発性心筋症には①心臓の筋肉が肥大する「肥大型心筋症」②心臓の収縮力が進行性に低下し、拡張を呈する「拡張型心筋症」③その他の心筋症がございます。
心筋症は心不全や不整脈の原因となるため状態の把握が重要です。心不全状態や不整脈、高血圧症歴が長い方、陳旧性心筋梗塞が疑われる方は心臓の超音波検査(心エコー)をお勧めし、適切な治療を行って参ります。
心不全

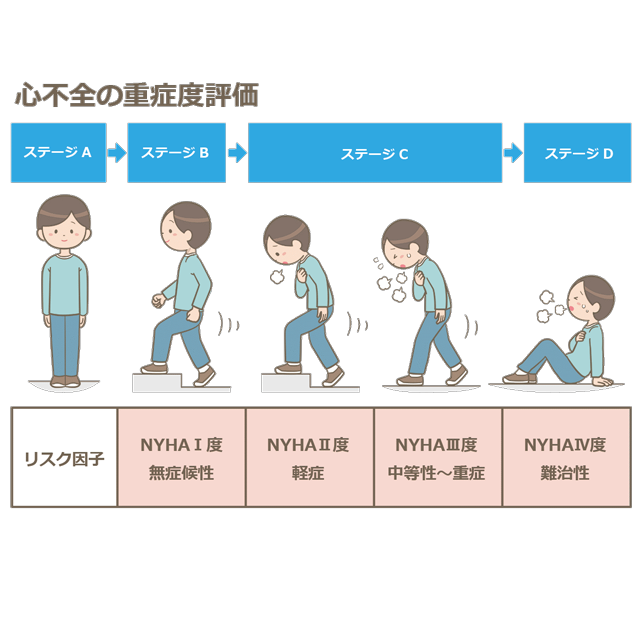
うっ血性心不全とも言われる心不全とは、心臓が全身に必要量の血液を送り出すことができなくなった状態を指します。動脈を通じての全身への血液供給や静脈から心臓への血液の汲み上げが障害されるため、疲れやすい、顔・下肢がむくむ、食欲がなくなるなどの症状がおこります。
また、多くの場合、肺に血液が滞り、肺での酸素交換が障害され、軽作業でも息切れを感じます。心不全に陥る病気としては先ほど挙げた心筋梗塞や不整脈・弁膜症・心筋症といったものがあります。軽症~中等症でありましたら外来にて利尿薬等の薬物加療を行います。中等症~重症の心不全で、呼吸苦が強く酸素投与が必要などの状態となった場合は適切な医療機関をご紹介させて頂きます。
閉塞性動脈硬化症
動脈硬化症とは「動脈がかたくなる」ことです。動脈がかたくなると血管の中がせまくなったり、詰まったりして危険な状態に陥ります。血管の内側が狭くなると必要な酸素、栄養がいきわたらず、臓器や組織が正しく機能しなくなります。さらに血管が詰まると臓器や組織に血液が流れず、壊死してしまうこともありますので注意が必要です。
主に下肢動脈が狭窄するため、症状としては足の冷感や歩行時の足のしびれ・痛みといったものが出現します。当院では病歴や下肢動脈の触診、必要に応じ足関節上腕血圧比(ABI)の測定を行い診断いたします。
治療は生活習慣病の改善のための内服薬加療や必要に応じカテーテル検査・治療が必要になることもございます。脊柱管狭窄症と病状は似ておりますので、もし気になる方がいらっしゃったらご相談ください。
不整脈

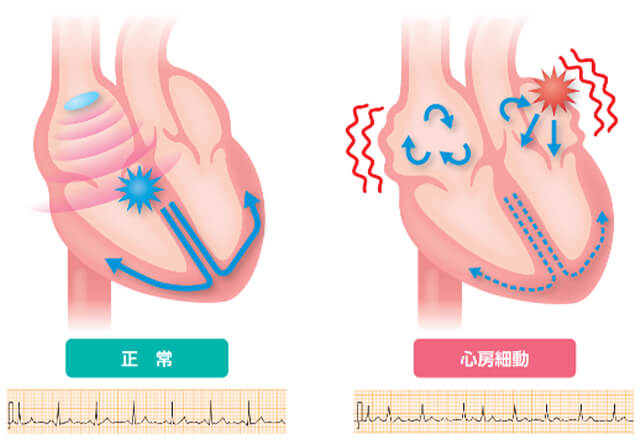
心臓は通常1日10万回程度、規則的に拍動し、全身に血液を送っています。不規則に心臓が動いてしまう状態や、正常な範囲を超えた心拍数になる状態を大きくまとめて不整脈と言います。
不整脈には多くの種類があり、経過観察してよいものから、無症状であったとしても命に関わるような危険なものまで、さまざまです。しかしほとんどが命に直接かかわることのない不整脈です。
しかし間接的には重症の脳梗塞が、心房細動という不整脈によって引き起こされることもあり、正しい診断と治療が必要です。当院では心電図やホルター心電図(24時間心電図をご自宅で測定して頂く)を行い不整脈の発見を試みます。不整脈の種類によっては、内服薬加療を行うものやカテーテルアブレーション(カテーテルで不整脈の治療を行う)等の治療をお勧めするものもございます。
代表的な不整脈としては心房細動が挙げられます。心房細動患者数は、検診で診断される患者さんだけでも約80万人と推計されており、実際には100万人を超えると言われております。高齢者や生活習慣病患者さんに多く、今後も増加することが予想されております。また、症状は動悸・息切れや胸部違和感、倦怠感等があります。放っておくと脳梗塞のリスクが高く、適切な医療機関を受診し、対策をとる必要があります。
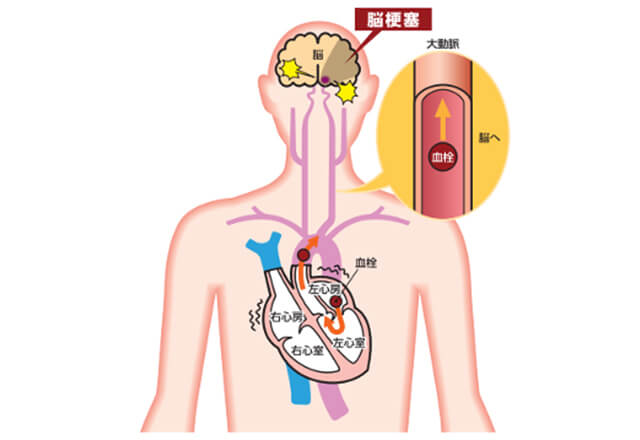
出典「心房細動週間ウェブサイト」
大動脈瘤
大動脈瘤の患者さんは大動脈瘤が増大しないように積極的に降圧加療を行ってまいります。また必要に応じ半年~1年を目安に連携医療機関でCT検査を行い、大動脈瘤の大きさをfollow upさせて頂きます。手術加療が望ましいと判断されれば、患者さん・ご家族さんにご説明し、必要に応じ心臓血管外科にご紹介させて頂きます。
